|
|
|
التظاهرات الجلدية لداء السكري |
الكاتب : د. صالح داوود |
القراء :
11137 |
|
التظاهرات الجلدية لداء السكري
أ. د. صالح داوود - أستاذ الأمراض الجلدية - جامعة دمشق
يبدي كل المرضى السكريين تقريباً تظاهرات جلدية لهذا الداء في نهاية الأمر ، ويمكن للعلامات الجلدية أن تزيد من شكوك الطبيب فيما يتعلق بتشخيص الداء السكري وستركز هذه المقالة على المظاهر السريرية والإمراض والأنماط العلاجية الموجهة لهذه التظاهرات الجلدية بطيفها الواسع الذي يبدأ بأسلمها وهو الجيبوم الحلقي ، وينتهي بالأكثر عسراً وصعوبة وهو القرحة السكرية .
لدى حوالي ثلث مرضى الداء السكري نمط ما من التظاهرات الجلدية ولكن مع مرور الوقت يتأثر الجلد عند كل مرضى الداء السكري بشكل أو بآخر . إن التبدلات الجلدية ذات قيمة عالية جداً بالنسبة للطبيب ، فعلى سبيل المثال إن الفقاعات السكرية ، اعتلال الجلد السكري ، البلى الحيوي الشحماني السكري ، والمتلازمة الشبيهة بالصلابة الجلدية ذات الجلد الشمعي ، وتمدد الحركة المفصلية ، قد تستدعي انتباه الطبيب الفيزيائي إلى وضع تشخيص الداء السكري وتعكس الصفرومات الطفيحة الحالة الاستقلابية للسكر والشحوم سيزكر هذا البحث على المظاهر السريرية ، الأمراض والطرائق العلاجية للتظاهرات الجلدية للداء السكري .
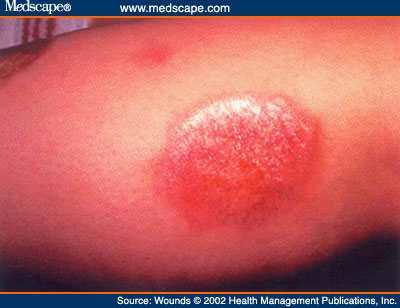
البلى الحيوي الشحماني السكري Necrobiosis Lpoidica Diabeticorum
البلى الحيوي الشحماني السكري (NLD) داء تنكسي متعلق بكولاجين الأدمة والنسيج الشحمي تحت الجلد ، البشرة فيه ضامرة والأدمة حبيبومية . الآفة البدائية فيه عبارة عن لويحة حمامية ذات حدود واضحة جداً ومركز منخفض متوسع الشعريات ، يرى في الآفات الباكرة التهاب أوعية بالعدلات ولكن مع مرور الوقت تتطور الآفات الحبيبومية باتجاه كور تصلبي يصيب الأدمة الشبكية والنسيج الشحمي تحت الجلد . تتطور ثلث الآفات باتجاه تشكيل القرحة إذا ما سبقت برض . تظهر معظم الآفات على الناحية أمام الظنبوب في القسم السفلي من الساقين . عندما يحدث البلى الحيوي الشحماني في ناحية غير الساق تكون أقل ترافقاً مع الداء السكري ، وإصابة الرجال . أما نسبة الأشخاص من المصابين بالداء السكري الذين تتطور لديهم آفات البلى الحيوي الشحماني فهي 0.3 % إلى 0.7 % .
لا تعرف مسببات البلى الحيوي الشحماني بوضوح . تقترح أكثر النظريات شيوعاً اعتلال أوعية دقيقة أساسي مع اعتلال أعصاب مؤدياً لتنكس الغراء . وقد وجدت بعض الأبحاث القليلة وجود علاقة بين البلى الحيوي الشمحاني وتأثيرات الأوعية الدقيقة التي ترى في اعتلال الشبكية واعتلال الكلية الكلية . وقد يكون هناك دور مناعي ، مثل تحرر السيتوكينات من الخلايا الالتهابية الذي قد يؤدي بدوره إلى تخريب المطرق الكولاجيني collagenous matrix .
لا يوجد في الوقت الحاضر علاج نموذجي للبلى الحيوي الشحماني ويشير معظم الأدب الطبي المتعلق بتدبير البلى الحيوي الشحماني إلى تقارير وتتضمن الخيارات العلاجية استخدام مضادات الالتهاب اللاستيروئيدية والقشرية حقناً ضمن الآفة أو جهازياً أو موضعياً ، وحتى الجراحة الليزرية . لم تبدأ الدراسة السويدية العشوائية مزدوجة التعمية، والتي استخدت الدمج بين الأسبرين والدي بيرايدمول بالمقارنة مع العلاج المموه Placebo أي فائدة ذات قيمة .
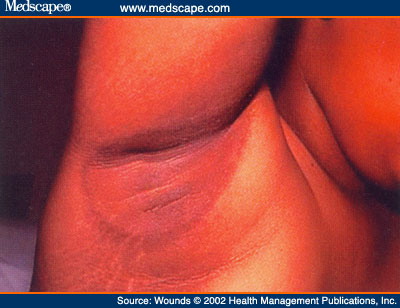
الشواك الأسود
الشواك الأسود اضطراب يتميز بوجود تمسك جلدي ذو ملمس مخملي مفرط التصبغ ذو لون بني فاتح إلى أسود على الظهر وجانبي العنق والإبطين والسطوح الانعطافية تبدي آفات الشواك الأسود فرط تصبغ يتبعه حدوث فرط تصنع بشروي شديد .
إن الآلية الحقيقة لحدوث الشواك الأسود مجهولة .هناك ثمانية أنماط من الشواك الأسود ، النمط الأشيع هو الشواك الأسود المترافق مع البدانة ، كذلك تترافق الخباثة مع الشواك الأسود. أما التوصل لمعرفة الترافق بين الشواك الأسود والمقاومة على الأنسولين فكانت من خلال دراسة قام بها Kohn عام 1975 .تقوم المقاومة على الأنسولين بدور هام في حدوث الداء السكري نمط ـ 2 ، وعدد من المتلازمات الأخرى . قد تنشأ المقاومة على الأنسولين عن عيوب مدروسة ( أضداد ذاتية مضادة للأنسولين ) ، مقاومة المستقبلات (عيوب وراثية أو وظيفية في مستقبلات الأنسولين ) ، مع / أو تشوهات ما بعد المستقبلات ( عيوب وراثية أو مثل سبيل انتقال عابر غير طبيعي مؤدياً إلى عدم القدرة على تفعيل خميرة التيروزين كيناز ) هناك معلومات تقترح بأنه عندما يكون الأنسولين بتركيز عالٍ فإنه قد يحرض مستقبلات عامل النمو الشبيه بالأنسولين الموجود على الخلايا المقرنة ، وبذلك يتفعل التكاثر الخلوي البشروي . ليس هناك من علاج شاف للشواك الأسود . يجب توجيه التدبير الرئيسي تجاه المشكلة المستبطنة . هناك تحسن ملموس لدى تخفيض الوزن بالنسبة للمرضى البدينين ، أما بالنسبة لمرضى الخباثات ، فإن التخلص من الورم يؤدي إلى التخفيف من وضوح وشدة الشواك الأسود .
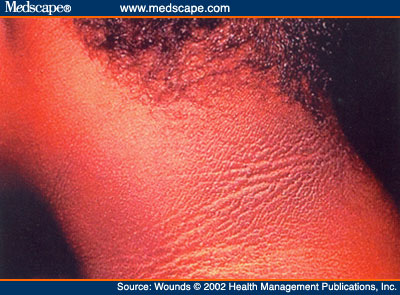
اعتلال الجلد السكري Diabetic Dermopathy
يعتبر اعتلال الجلد السكري والذي يدعى كذلك ببقع الجلد أمام الظنبوب ، الموجود الجلدي الأكثر شيوعاً في مرضى الداء السكري . وتبعاً لإحدى الدراسات وجد أن حوالي 40% من مرضى الداء السكري كان لديهم اعتلال جلد سكري ، وكان ذلك مميزاً إحصائياً في المرضى الذين تجاوزوا الخمسين سنة من العمر . يتظاهر اعتلال الجلد السكري على شكل آفات ثنائية الجانب ، ولكن ذات توزع غير متناظر . تبدي الآفات من الناحية النسيجية وجود وزمة في الأدمة الحليمية تسمك في جدر الأوعية السطحية ، انسلال الكريات الحمر ، ورشاقة معتدلة مؤلفة من اللمفاويات .
تترك الكريات الحمر المنسلة ترسبات للهيموزدرين مما يعطي الآفات لون مفرط الصباغ .
تتراجع آفات اعتلال الجلد السكري عفوياً تاركة تندبات وراءها .
الجلد السميك السكري
لاحظ الأطباء أن المرضى السكريين لديهم جلد أسمك من جلد الأشخاص غير المصابين بالداء السكري ، وقد تم إثبات ذلك بالتصوير بالأمواج فوق الصوتية . وقد تم تقسيم الجلد السميك السكري إلى ثلاثة أقسام :
1 ) تبدلات شبيهة بالصلابة الجلدية مع مفاصل متيبسة وتحدد بالحركة .
2 ) سماكة جلدية قابلة للقياس ولكنها غير مهمة سريرياً .
3 ) الوزمة الصلبة السكرية .
قد يحدث تسمك جلد ظهر اليدين في حوالي ثلث مرضى الداء السكري . تتضمن العلامات الأخرى لتمسك الجلد وجود جلد خشن أو محصن وهي تعرف بحطاطات هانتلي Huntley على المفاصل السلامية وخاصة البراجم .
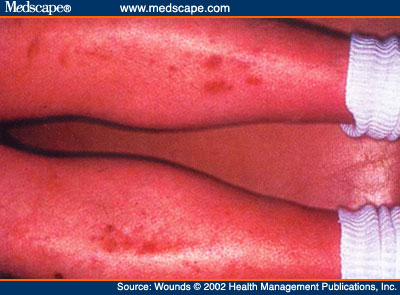
هناك توافق بين الجلد السميك وتيبس المفاصل من جهة ازدياد العمر . أكثر من التوافق مع عيار سكر الدم . أما مصطلح الوزمة الصلبة فيصف صورة سريرية تتميز بوجود سماكة جلدية مع جسوء غير انطباعي وهي بدورها لها نوعين . النوع الأول الوزمة الصلبة لبوشكيه Buschke والتي يمكن أن تحدث في أي عمر . عادة ما تكون تالية لخمج فيروسي أو خمج بالعقديات وكثيراً ما يصاب الوجه الخلفي للعنق والقسم العلوي من الظهر . للوذمة الصلبة السكري نفس التوزع الذي يرى في الوزمة الصلبة لبوشكيه ، إلا أن تسمك الجلد يمتد كذلك باتجاه الأطراف العلوية متضمناً اليدين .
من الناحية النسيجية ترى حزم من الألياف الغراء غير المنتظمة في أمة متسمكة . هذه الحزم تنفصل عن بعضها بفراغات حاوية على كميات قليلة من عديدات السكاكر المخاطية الحمضية . قد يصعب من الناحية السريرية التميز بين الوزمة الصلبة السكرية والصلابة الجلدية لقد وضح حنا وفريزين "Hanna and Friesen" أن الجلد السميك السكري له مظاهر مميزة مختلفة عن الصلابة الجلدية سواء كان فحص العينة بالمجهر الضوئي العادي أو بالمجهر الالكتروني .وغلاف الصلابة الجلدية فإن الجلد السميك السكري نادراً ما يكشف ألياف غراء قطرها أقل من 60 نانومتر ، وكذلك لا ترى الألياف ثنائية الشكل .لقد أوضحت بعض الدراسات وجود زيادة في تصنيع الكولاجين نمط 3 ـ . ( الألياف الصغيرة ) فيؤدي ذلك لتوزع ثنائي الشكل فيما يتعلق بقياس ألياف الغراء أشارت دراسة أخرى إلى وجود زيادة في حمض الهيالورونيك في الوزمة الصلبة السكرية مع سيطرة لسلفات الديرماتان في الصلابة الجلدية . لم يتم التعرف على الآلية الإمراضية لحدوث الجلد السميك السكري التفسيرات المرجحة تتضمن تميه الكولاجين التالي أو بشكل ثانوي لتراكم البوليول Polyol والانحلال السكري اللاخمائري للكولاجين . لا توجد معالجة لهذه الحالة مع ضبط عيار سكر الدم قد يكون مفيداً .
الفقاعات السكرية
عادة ما يتحدد وجود الفقاعات السكرية في اليدين والقدمين تظهر الحويصلات عفوياً ، ومعظمها غير مدنس . يميل المرضى لأن يكون لديهم دوران طبيعي في الأطراف ، ولكنهم يعانون من اعتلال عصبي محيطي .
هناك ثلاثة أنواع للفقاعات السكرية:
النوع الأكثر شيوعاً يكون عقيماً ذا محتوى سائل ويشفى دون تندب . تبدي الدراية النسيجية وجود تفرق اتصال داخل بشروي دون انحلال أشواك . النوع الثالث يبدي وجود فقاعات متعددة غير مذنبة على الجلد المتسفع المعرض للضياء يبدي الفحص النسيجي وجود تفرق اتصال في الصحيفة الشفافة .
ذكرت إحدى الدراسات ترافقاً مع الداء السكري2 ـ طويل الأمد واعتلال أعصاب محيطي . أما دراسة أخرى فقد أبدت وجود علاقة مع الداء السكري 1 ـ المزمن .لم يتم الكشف الواضح فتتركز على الوقاية من حدوث الخمج .
الجلد الأصفر
الجلد الأصفر والأظفار الصفراء المرافقة للداء السكري حالة سليمة غير ذات أهمية . إن السبب المرضي للجلد الأصفر لا يزال موضع جدال . قد يكون التبدل عائداً لزيادة في عيار الكاروتين أو بسبب الانحلال السكري اللاخمائري للكولاجين الأدمي .أحد النواتج النهائية لانحلال السكر هو -\2 (2-furroyl - 4(5)-(2furon1) -H-imidazole\ وهو ذو لون أصفر وقد يكون مسؤولاً عن إعطاء اللون الأصفر للجلد .أكثر ما يرى اللون الأصفر بوضوح في القسم القاصي من ظفر الإبهام والراحتين والأخمصين .لاتوجد معالجة لهذه الحالة في الوقت الحاضر .
القرحات السكرية
يشكل المرضى السكريون في العديد من دول العالم الكبرى الوحيد لإجراء البتر لسبب غير رضي . تبدأ الحالة المؤدية للبتر بالنهاية بقرحة جلدية تقسم قرحات القدم السكرية إلى نوعين : قرحات بنقص التروية وقرحات باعتلال الأعصاب . يلعب اعتلال الأعصاب المحيطي دوراً رئيسياً لدى أربعة أخماس المرضى السكريين . الاعتلال العصبي الأكثر شيوعاً هو اعتلال عصبي مختلط حركي قاصي وحسي حسي وقاصي . تحدث القرحات في معظم الحالات نتيجة لفقدان الحس الواقي . إن الاعتلال العصبي المختلط الحركي والحسي بالإضافة للعوامل الآلية يلعب دوراً في الآلية الإمراضية للقرحات الناجمة عن الاعتلال العصبي . تتصف القرحات السكرية باعتلال الأعصاب بعلامات سريرية تتضمن الخدر مع فقدان حس الألم والحرور بالإضافة لاضطراب التعرق أما الآلية الإمراضية للقرحات بنقص التروية فتتضمن حدوث الداء العصيدي الشرياني السكري .
عادة ما يشكو مريض نقص التروية من ألم شديد غير متناسب مع سطحية القرحة ، بينما مريض الاعتلال العصبي غير مدرك الوجود قرحة كبيرة عميقة وغالباً ما يصاب مريض نقص التروية بعرج متقطع مع ألم بالقدم لدى رفعها وخفة الألم عند الراحة .
من المهم جداً اتقاء حدوث قرحة القدم يجب على الأطباء السريين فحص الحس بشؤيط نايلون وحيد الطاق وطريقة جيدة لتحديد فقدان الحس المحيطي بشكل مبكر ، وهذا بدوره يمكننا من الكشف عن المرضى ذوي الخطورة العالية لحدوث قرحة القدم ، ومن الخطورات الهامة الضرورية لمنع حدوث قرحة السكرية تثقيف المرضى حول موضوع العناية بصحة القدم ارتداء الحذاء المناسب ، تجنب حدوث الحروق والرضوض مع المراجعة الطبية . إن ضبط عيار سكر الدم يقي من حدوث ترقي اعتلال الأعصاب المحيطي الذي يعتبر العامل الرئيسي في تطور قرحة القدم .يجب التأكيد على إيقاف التدخين ويعتبر تعاون المريض وتدخل الطبيب أمرين مهمين لاتقاء حدوث القرحة السكرية .
تصبح معالجة القرحة السكرية ضرورية عندما تفشل التدابير الوقائية . تفشل الكثير من القرحات السكرية للتطور باتجاه الشفاء لأن المرضى ميالين لوضع أوزانهم على الأطراف المصابة . يمكن معالجة 90 % من القرحات عن طريق رفع ضغط الوزن عن الناحية المتقرحة . معالجة الخمج بالصادات جهازياً والحفاظ على دوران شرياني مناسب . من الأخطاء الشائعة وضع ضماد رطب إلى جاف على قاعدة قرحة نظيفة . إن إزالة الضماد الجاف يعيق حديثة الشفاء بإعادة التبشرن . إن وضع ضماد رطب مبلل بمحلول ملحي يحافظ على بيئة رطبة مناسبة لاندمال الجروح . تؤدي المعالجات الحديثة المدمجة مثل هلام البيكابلترمين " Becaplemin " ( عامل النمو المتحد المشتق من الصفيحات ) إلى تحسين حدث تحبب الأنسجة وبالتالي اندمال الجروح .إن دور عامل النمو والسيتوكينات في حدثية اندمال الجروح موضوع لايزال بين أخذ ورد .
تؤدي معادلات الجلد المهندسة حيوياً مثل Apligraf وDermagraft إلى تسريع اندمال الجروح . ولكن هذه العلاجات المبتكرة ليست بديلة للتدابير الأساسية للقرحات السكرية مثل رفع ضغط الوزن عن القرحة ، معالجة الخمج والتنضير . أما اتخاذ القرار بخصوص إجراء جراحة وعائية فيعتمد على درجة العجز الدوراني .مخاطر الجراحة والحاجة لإعادة التأهيل . إن الهدف الأساسي لمعالجة القرحات هو الشفاء والاندمال النهائي للقرحة لتجنب تطبيق البتر ، وبذلك تحسين وظيفة الطرف والحصول على نوعية حياة أفضل .
الأخماج الجلدية السكرية
لا يعتبر المرضى السكريون الذين يضبطون عيار سكر الدم أكثر عرضة للأخماج من الأشخاص الأسوياء . أما المرضى السكريون الذين لا يضبطون عيار سكر الدم لديهم والخلونيين منهم فأكثر عرضة للأخماج الجهازية والجلدية الشديدة . تتضمن الأخماج الجرثومية الجلدية التي عادة تنجم عن المكورات العنقودية والعقديات بيتا الحالة للدم القوباء ، الحمرة ، التهاب الهلل والتهاب اللفافة النخري . مرضى الداء السكري البدينون لديهم ميل أعلى للإصابة بالوزم الناجم عن الوتديان المستدقة .
تستطب المعالجة بالصادات جهازياً والتنضير في الأخماج الشديدة خاصة في التهاب اللفافة النخري . المبيضات البيض عبارة عن عامل ممرض يترافق مع عيار سكر دم عالٍ وهي بذلك تكون دليلاً باكراً على داء سكري غير مشخص . النواحي الشائعة الإصابة هي الطيات الظفرية والنوات القدمية واليدوية . أهم الطرائق العلاجية في ضبط عيار سكر الدم وإعطاء مضادات الفطور الموضعية والجهازية. كذلك يعتبر مرضى الداء السكري معرضين لخطورة حدوث الغطاء المخاطي الأنفي الدماغي. الذي هو خمج شديد مهدد للحياة يبدأ في السيل الأنفي وينتشر للحجاج والدماغ . تتألف المعالجة من التنضير والمعالجة الفطرية الوريدية مثل الأمفوتريسين ـ ب . يعتبر التهاب الأذن الخارجية المسبب بالزائفة الزنجارية خمج خطير ولكنه نادر وذلك في مرضى الداء السكري المسنين وفي البداية هناك نجيج فيحي مع ألم شديد في مجرى السمع الظاهر يترافق فيما بعد إلى التهاب هلل ثم التهاب سحايا . تتضمن المعالجة التنضير وإعطاء الصادات المضادة للزائفة وريدياً . نسبة الوفيات عالية مرضى التهاب الأذن الخارجية الخبيث .
الجلادات الثاقبة
إن معظم مرضى الجلادات الثاقبة مع سن بدء في الكهولة لديهم قصور جلدي مترافق مع داء سكري . تتميز هذه الحالة بوجود الحكة والتسحجات وتعرف هذه الحالة كذلك بداء كيرال أو الداء الـ الثابت الارتكاسي تتوضع الآفات بشكل رئيسي على السطوح الباسطة للأطراف السفلية ، ولكنها قد تصيب الوجه والجذع كذلك توصف الآفات على أنها حطاطات قطرها عبارة عن بضع ملليمترات ذات سدادة قرنية عادة . ومن المظاهر الأخرى للداء التخلص من الغراء والنسيج الضام المرن عبر البشرة المصابة . يبدي الفحص النسيجي بشرة مفرطة التصنع محيطية بالسدادة المؤلفة من مادة متنكسة حاوية على مكونات الكريات البيض والكولاجين وحطام نووي . تصعب معالجة الجلادات الثاقبة المكتسبة .أعطى حمض الريتينوئيك بعض الفائدة بالمشاركة مع مضادات الهيستالين الموضعية لتخفيض الحكة .
أظهرت إحدى الدراسات الألمانية معالجة مريضين بنجاح باستخدام الاللوربيورينول .
الصفرومات الطفحية
تترافق الصفرومات الجلدية الطفحية في مجال الداء السكري مع حالات فرط شحوم وفرط سكر الدم . توصف الآفات على أنها حطاطات شمعية صفراء محاطة بحوية حمامية ، وعادة ما تظهر على السطوح الباسطة للناحية المأبضية . تبدي المقاطع النسيجية وجود ناسجات محملة بالشحوم مع رشاقة مختلطة مؤلفة من اللمفاويات والعدلات في الأدمة . الخيار العلاجي الرئيسي هو السيطرة الجادة على حالة فرط شحوم سكر الدم المرافقة للداء السكري .
جلادات أخرى
هناك بعض الأدلة على وجود نسبة أعلى للإصابة بالبهق لدى مرضى السكري .
لمرضى الداء السكري قصة عائلية لأمراض المناعة الذاتية مثل داء أديسون والتهاب الدرق وفقر الدم الخبيث . والبهق ذو نسبة أعلى بين الكهول المصابين بالداء السكري لذلك ينصح بالقيام بتقييم لوضع السكر لدى مرضى البهاق ذوي البدء المتأخر . لدى حوالي ربع مرضى البورفيرية جالدية الآجلة داء سكري . عادة ما يسبق الداء السكري حدوث الحبيبوم الحلقي جلاد مزمن لا عرضي مع ميل لإصابة ظهر اليدين والقدمين والمرفقين . وقد يصعب تميز الآفات عن البلى الحيوي الشحماني إلا أنها ممدة ذاتياً قد يترافق النمط المعمم مع الداء السكري . يتطور الصداف قبل الداء السكري لدى مرضى الداء السكري . المصابين بالصداف ، ولكن العلاقة بين الصداف والداء السكري لم تعرف بشكل دقيق حتى الوقت الحاضر .وكذلك تبقى العلاقة بين الداء السكري والحزاز المسطح وغرن كابوزي والزوائد الجلدية موضع جدال حتى وقتنا الحاضر .
المراجع :
1- Cutaneous Manifestions of Diabetes
2- Arun Chakrbarty, MD...Wounds 14(8);267-274, Jelinek JE. Cutaneous manifestations of diabetes mellitus. Int J D ermatol 1994; 33:605.
المجلة الطبية العربية -> العدد /166/ -> التظاهرات الجلدية للداء السكري
|
|
أطبع
المقال |
أرسل المقال لصديق
|
|