|
مرض السكري
Diabetes Mellitus بحث من إعداد وتجميع الحكيم / ادهم احمد
تعريف بسيط بالمرض :
مرض السكري من الأمراض الشائعة على مستوى العالم, و يقدر المصابون به ب 120 مليون شخص و يتوقع أن يصل العدد إلى 220 مليون شخص مصاب بحلول سنة 2020 ميلادية.
و مرض السكري هو مرض إستقلابي (أيضي) مزمن Metabolic Disease يتميز بزيادة مستوى السكر في الدم Hyperglycemia نتيجة لنقص نسبي أو كامل في الأنسولين Insulin في الدم أو لخلل في تأثير الأنسولين على الأنسجة , مما ينتج عنه مضاعفات مزمنة في أعضاء مختلفة من الجسم.
تعريف الإنسولين :
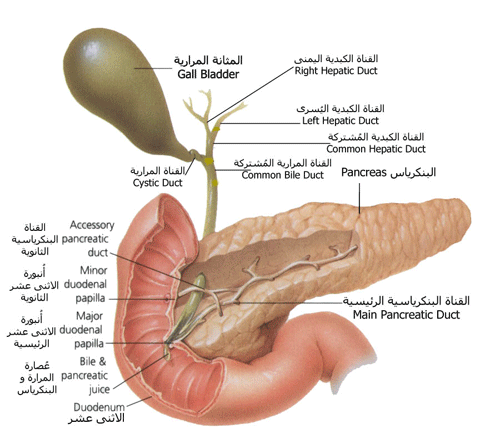
الأنسولين هو هرمون يُفرز من خلايا بيتا في جزر لانجرهانس Islets of Langherhans Beta Cells في البنكرياس Pancreas و يتكون من سلسلتان من الأحماض الأمينية مرتبطتان بروابط كيميائية بعد أن تنفصل منه سلسلة سي C Peptide حتى يصبح فعال و يمر في الكبد حيث يُدمر 50% من الأنسولين المفروز.و الأنسولين ضروري للجسم كي يتمكن من الإستفادة و استخدام السكر و الطاقة في الطعام.
صورة البنكرياس و الأعضاء الأخرى
صورة جزر لانجرهانز التي تفرز الإنسولين
.jpg)
أنواع مرض السكري:
1- مرض السكري النوع الأولDiabetes - Type 1 Insulin-dependent diabetes mellitus; (سكري الأطفال) Juvenile onset و يتميز بوجود تحطيم لخلايا بيتا في البنكرياس التي تفرز الأنسولين (فقدان الأنسولين تماماً في الدم ) بواسطة أضداد ذاتية Auto-Antibodies في دم المصاب, و يحتاج الشخص منذ البداية للأنسولين لكي يعيش و هو معرض للإصابة بحُماض الدم KetoAcidosis .
2- مرض السكري النوع الثاني Type 2 Diabetes- MellitusNoninsulin-dependent diabetes mellitus يتميز بوجود مقاومة للأنسولين من قبل الأنسجة حيث لا تستجيب له.
العوامل المساعدة على ظهور هذا النوع:
" السمنة 85% من الحالات.
" تاريخ عائلي للإصابة بمرض السكري في أقارب من الدرجة الأولى 74-100% من الحالات.
" الإناث أكثر من الذكور.
" سن البلوغ.
3- مرض السكري أثناء الحمل Gestational Diabetes Mellitus.
4- فشل تحمل الجلوكوز (السكر) Impaired Glucose Tolerance.
.jpg)
أنواع أخرى من مرض السكري (ثانوية):
1- وراثي , نتيجة خلل في الصبغة الوراثية يؤدي إلى نقص في تكوين و إفراز الأنسولين.
2- أي مرض يُحطم البنكرياس.
3- أمراض الغدد الصماء مثل متلازمة كوشينج Cushing's Syndrome , فرط إفراز الغدة الدرقية Hyperthyroidism و ضخامة النهايات (الأطراف) Acromegaly .
4- نتيجة أخذ العقاقير مثل هرمون الغدة الدرقية Thyroid Hormone و حمض النيكوتينيك Nicotinic Acid و الكورتيزونات Steroids .
5- نتيجة للإلتهابات الفيروسية التي تؤثر على البنكرياس مثل إلتهاب فيروس سايتوميغالو Cytomegalo Virus و الحصبة الخُلقية Congenital Rubella (أي طفل ولد مصاباً بالحصبة من الأم أثناء الحمل).
تشخيص مرض السكري :
يتم تشخيص مرض السكري (عموماً) بوجود أحدى المؤشرات التالية في يومين مختلفين:
" وجود أعراض مرض السكر مثل (فرط العطش و شرب الماء و التبول) مع مستوى السكر في الدم في أي وقت (Random Blood Sugar)
" أكثر من أو يعادل 200 مليجرام/100 مليلتر دم أو 11,1 مليمول/لتر دم.
أو
" مستوى السكر في الدم صائماً (8 ساعات على الأقل بدون طعام) أعلى من أو يعادل 126 مليجرام/100 مليلتر دم أو 7 مليمول في لتر دم.
" مستوى السكر في الدم بعد ساعتين من فحص اختبار تحمل الجلوكوز ( Glucose Tolerance Test ) أكثر من أو يعادل 200 مليجرام/100 مليلتر دم أو 11,1 مليمول/لتر دم.
.jpg)
.jpg)
يعتبر الشخص مصاب بالنوع االأول (Type1) من مرض السكري إذا:
" لا يوجد لديه أنسولين , أي إختفاءً كاملاً للأنسولين من الجسم.
" يحتاج للأنسولين للعيش إبتداءً.
" يوجد لديه تحطيم ذاتي (أضداد ذاتية في الدم) لخلايا بيتا في البنكرياس , و هذه الأضداد الذاتية إما أن تكون ضد جزر لانجرهانس في البنكرياس و غير خاصة بجزء معين منها
" Antigen-Unspecific Islet Cell Antibodies (ICAs)
أو تكون خاصة و محددة بجزء معين من خلايا بيتا مثل أضداد حمض الغلوماتيك ديكاربوكسيليز 65
Antigen-Specific Glutamic Acid Decarboxylase 65 Antibodies (GADA) .
" تحليل سلسلة سي ( C Peptide ) تكون غير موجودة في الدم.
يعتبر الشخص مصاب بالنوع الثاني (Type2) من مرض السكري إذا:
" لديه مقاومة للأنسولين (Insulin Resistance) و نقص نسبي في الأنسولين و ليس اختفاءً كاملاً للأنسولين من الجسم.
" لا يحتاج للأنسولين للعيش على الأقل ابتداءً.
" لا يوجد لديه تحطيم ذاتي (أضداد ذاتية في الدم) لخلايا بيتا في البنكرياس أو سبب آخر للمرض مثل (أدوية مسببة للسكري مثل الكورتيسونات- خلل وراثي في جزئ الأنسولين-أمراض البنكرياس).
تقصي مرض السكري Screening :
الأشخاص الذين يجب فحصهم دورياً لتقصي (تشخيص) مرض السكري و إن كانوا لا يشتكون من أعراض هم:
1- الأشخاص فوق سن 45 سنة و إذا كان التحليل طبيعياً يُعاد كل 3 سنوات.
2- الأشخاص الأصغر سناً السمان (المصابون بالسمنة).
3- الأشخاص الذين لديهم أقارب من الدرجة الأولى مصابون بمرض السكري.
4- النساء اللواتي ولدن أطفالاً بوزن أكثر من 4 كيلوغرامات.
5- الأشخاص المصابون بإرتفاع ضغط الدم و إرتفاع الدهون في الدم .
يستخدم فحص السكر صائماً في التقصي (للتشخيص المبدئي) و كذلك في متابعة المريض (Fasting Blood Glucose FBG).
.jpg)
تحاليل يجب عملها عند التشخيص (أول زيارة للطبيب):
طبعاً بعد الفحص السريري و الذي يشمل البحث عن اية مضاعفات للسكري موجودة عند التشخيص, و قياس ضغط الدم و النبض و الوزن و الطول و فحص الغدة الدرقية أسفل الرقبة و فحص القدمين و مستوى النمو عند الأطفال , يُنصح بعمل الآتي:
" مستوى السكر في الدم صائماً FBG.
" الهيموجلوبين السكري HBA 1C Glycosylated Haemoglobin, و هو هيموجلوبين متحد مع السكر و موجود في كريات الدم الحمراء , و لأن حياة الكرية الحمراء يصل إلى 120 يوم , إذن قياس الهيموجلوبين السكري يعطينا فكرة عن مدى فاعلية العلاج و السيطرة على السكر في الدم في الثلاثة شهور الماضية.
" الدهون Triglycerides , و الكوليسترول Cholesterol في الدم.
" وظائف الكلى , مستوى الكرياتينين Creatinine.
" تحليل البول مع الزراعة عند وجود دلائل على وجود إلتهاب.
" تحليل بول للبحث عن الألبيومين المجهري Urine Microalbumin , و هو بروتين صغير الحجم لا يظهر في تحليل البول العادي , و وجوده يدل على وجود إعتلال الكلى السكري (بدايته).
.jpg)
" رسم (تخطيط ) للقلب ECG و خاصة لكبار السن أو وجود أعراض مرض للقلب.
.jpg)
.jpg)
" قياس مستوى الهرمون المُحفز للغدة الدرقية Thyroid Stimulating Hormone (TSH) للسكري النوع الأول.
" فحص قاع العين Fundoscopy .
و في كل زيارة للطبيب ,يُقاس مستوى السكر في الدم و الوزن و ضغط الدم و تقصي أية أعراض يشتكي منها المريض و تضبيط جرع الدواء حسب الحالة و مناقشة أية تساؤلات عند المريض و التغذية و الرد على أسئلة المعتنين بالمريض إذا كان كبير السن أو صغيراً.
تحاليل يجب عملها دوريأً كل 6 شهور أو أكثر أو أقل حسب الحالة:
" الهيموجلوبين السكري HBA 1C Glycosylated Haemoglobin.
الدهون Triglycerides , و الكوليسترول Cholesterol في الدم.
وظائف الكلى , مستوى الكرياتينين Creatinine.
زراعة للبول .
تحليل بول للبحث عن الألبيومين المجهري Urine Microalbumin .
رسم (تخطيط ) للقلب ECG و خاصة لكبار السن أو وجود أعراض مرض للقلب.
وظائف الغدة الدرقية Thyroid Function test (TFT) .
فحص قاع العين Fundoscopy .
فحص القدمين Foot Examination و منها فحص الدورة الدموية و الأعصاب الطرفية.
علاج مرض السكري:
" يجب عند التشخيص تثقيف المريض و إعطائه فكرة عن المرض و طبيعتة من قبل الطبيب , بأنه مزمن و يحتاج العلاج و العناية مدى الحياة و لا يوجد حالياً شفء تام منه.
التوعية التغذوية للمريض و كذلك تحويل المريض لأخصائي التغذية.
استخدام الكُتيبات و المنشورات المتوفرة لتثقيف المريض و أقاربه.
الأنسولين Insulin , المرضى من النوع الأول يحتاجون الأنسولين منذ البداية , و من النوع الثاني غالباً يحتاجون الأنسولين بعد فترة من الإصابة بمرض السكري.
الحبوب المضادة للسكري (مُخفضات السكر) Oral Hypoglycemics:
تُستعمل الحبوب لعلاج مرض السكري من النوع الثاني , و يمكن استعمالها مع الأنسولين للتوصل إلى سيطرة أفضل على مستوى السكر في الدم, و هي أنواع تختلف بطريقة عملها .
أعراض هبوط السكر في الدم:
من المهم جداً أن يعرف المُصاب بمرض السُكري أعراض هبوط السكر في الدم و ذلك لتفادي فقد الوعي أو السقوط مما يزيد المشكلة بخلق مشاكل أخرى و كذلك خطر هبوط السكر يكمن في أنه لو استمر لفترة طويلة يؤدي إلى تلف في المخ. و أعراض هبوط السكر هي :
" التعرق (كثرة العرق).
" الرُعاش (رجفة في الجسم).
" تسرع دقات القلب.
" الشعور بالتوتر و القلق.
" الشعور بالجوع.
" دوخة (دوار , دُوام).
" صداع.
" عدم وضوح الرؤية (غشاوة على العين).
" قلة الإستيعاب و التخليط.
" الإختلاج (نوبة صرع).
" فقدان الوعي و السقوط.
فعليه يجب على مريض السكري أن يحمل معه عصير مُحلى أو قطعة حلوى للطوارئ , و تقسيم الوجبات إلى وجبات متعددة و صغيرة خلال اليوم , و الإلتزام بالعلاج و عدم زيادة الجرع بنفسه أو أخذ العلاج و عدم الأكل.
أهداف علاج مرض السكري Goals :
1- إن السيطرة التامة على مستوى السكر في الدم تقلل من خطر الإصابة بإعتلال الشبكية و الكلى و الأعصاب السكري بنسبة 50 - 75 % .
2- تكون نسبة الهيموجلوبين السكري في الدم HBA 1C Glycosylated Haemoglobin 7.2%.
3- تكون نسبة السكر في الدم صائماً 80 - 120 مليجرام/100 مليلتر (4,4 - 6,7 مليمول/لتر) و تكون 100 - 140 مليجرام/100 مليلتر (5,6 - 7,8 مليمول/لتر) عند النوم.
4- إن الإعتناء الشخصي بقياس نسبة السكر في المنزل بإنتظام , و التوعية التغذوية للمريض من أهم عوامل السيطرة على السكر في الدم و الحد من المضاغفات.
مضاعفات مرض السكري Complications :
" إعتلال شبكية العين السكري Diabetic Retinopathy .
إعتلال الكلى السكري Diabetic Nephropathy.
إعتلال الأعصاب الطرفية Peripheral Neuropathy.
إعتلال الجهاز العصبي المُستقل Autonomic Neuropathy.
تصلب الشرايين و أمراض القلب Atherosclerotic Cardiovascular Disease.
إعتلال الدورة الدموية الطرفية Peripheral vascular disease.
إعتلال الدورة الدموية الدماغية Cerebrovascular Disease.
إرتفاع ضغط الدم Hypertension.
إرتفاع الدهون و الكوليسترول في الدم Dyslipidemias.
العنة عند الرجال Impotence.
التأثير النفسي و الإجتماعي السلبي لمرض السكري على المُصاب به Psychosocial Dysfunction.
التغذية العلاجية لمرضى السكر لا نستطيع الجزم بأن النظام الغذائى وحده كفيل بضمان جودة حياة مريض السكر وإنما ممارسة نشاط رياضى هام للصحة بشكل عام.
إلى جانب عنصر آخر هام هو التعاون والتنسيق من جانب القائمين على رعايته الطبية والمنزلية ومن جانب المريض أيضاً مع الوضع فى الاعتبار سنه ونوعه وحالته الصحية.
الهدف من اتباع "علاج الغذاء الطبى" التغذية العلاجية لمريض السكر:
- المحافظة على معدلات الجلوكوز فى الدم.
- تحسين معدلات الدهون فى الدم.
- خفض ضغط الدم.
- منع أو علاج تداعيات مرض السكر ومنها أمراض القلب، العين، الأعصاب، الكلى.
- الارتفاع بمستوى الصحة العام من خلال اختيارات صحية للغذاء وممارسة نشاط رياضى.
- مقابلة المتطلبات الغذائية لكل مريض.
تقييم النظام الغذائى لمريض السكر يتم وفقاً ل:
- التاريخ النفسى والتعليمى ونمط الحياة بما فيها التعليمات الخاصة بنظام غذائى سابق.
- النظام الغذائى الحالى لمرض السكر.
- نتائج التحاليل الدورية.
- الوزن الحالى، الطول، مؤشر الوزن المثالى ((BMI، قياس الخصر/الحوض.
- المعدل الحالى لما يتناوله مريض السكر من الأطعمة.
- الحالة الشعورية تجاه ما يتناوله المريض من أطعمة.
- مشاكل خاصة مثل الوزن، اضطرابات الطعام، نقص معدلات السكر.
لابد وأن يحتوى النظام الغذائى لمريض السكر على المعلومات التالية:
1- الهرم الغذائى.
2- قائمة البدائل الغذائية وتحديد كمياتها (قائمة القياس).
3- قياس الكربوهيدرات.
.jpg)
الهرم الغذائى:
- الهرم الغذائى هو آداة هامة ليساعد المريض على اختيار الكميات الملائمة من الأطعمة من كل مجموعة غذائية من مجموعاته الخمس:
- تحتل الدهون، الزيوت والسكريات قمة الهرم والتى تتضمن أيضاً على رقائق البطاطس، الحلوى، الآيس كريم، والأطعمة المحمرة (المقلية). وينصح بتناول الأطعمة من هذه القائمة بكميات صغيرة لاحتوائها على الكثير من الدهون و/أو السكريات وتفتقد إلى المواد الغذائية التى توجد فى الخضراوات والحبوب، كما أنها بها نسب عالية من الكربوهيدرات. وينبغى أن يحتوى النظام الغذائى لمريض السكر بل للشخص العادى على أقل نسبة ممكنة من الدهون المشبعة والتى توجد فى اللحوم والمنتجات الحيوانية مثل البرجر والجبن والزبد - تتجمد الدهون المشبعة فى درجة حرارة الغرفة - وعند تناول السكريات المتمثلة فى الحلوى لابد وأن تكون جزء من النظام الغذائى الصحى على ألا يكون هناك إفراط فى تناولها.
- ثم تأتى مجموعة الألبان بعد مجموعة الدهون وهى تتضمن كافة أنواع الألبان والزبادى وأية منتجات للألبان أخرى ماعدا الجبن. وتعتبر منتجات الألبان مصدراً هاماً من مصادر الكالسيوموالتى تقوى العظام والأسنان. أما عن عدد المقادير الموصى بتناولها من الألبان والزبادى أو أية منتجات من الألبان من 2-3 مقادير يومياً، ومن الخيارات المفضلة تناول اللبن نصف كامل أو خال الدسم وينطبق نفس الشىء على الزبادى. توجد بعض أنواع الزبادى المحلاة طبيعياً إلى جانب تلك التى تحلى بالسكر أو بإضافة مواد التحلية الصناعية حيث تكون نسبة السعرات الحرارية أقل فيها من السكر العادى.
- مجموعة البروتينات تحتوى على اللحوم، الطيور الداجنة، الأسماك، البيض، التوفو، زبد الفول السودانى وبعض أنواع المكسرات - ويضع القائمون على التغذية الجبن ضمن هذه المجموعة لأنها تحتوى على نسبة كبيرة من البروتينات. وعدد المقادير الموصى بتناولها يومياً من البروتينات من 2-3 مقادير، ينصح بتناول الأسماك والطيور الداجنة مع نزع الجلد من الدجاج والرومى والدهون من اللحم البقرى والغزال. من الأفضل تناول اللحوم مشوية أو مسلوقة بدلاً من تحميرها أو إضافة أية دهون لها.
- تتكون الفاكهة من الكربوهيدرات والكثير من الفيتامينات والمعادن، وعدد المقادير الموصى بتناولها يومياً 2-4 مقادير. تناول ثمرة الفاكهة أفضل من عصيرها لأنها تحتوى على العديد من الألياف مثل البرتقال والجريب فروت واليوسفى. أما الفاكهة أو عصائرها المحلاة صناعياً بإضافة بعض المواد لها ينبغى تجنبها.
والخضراوات مثل الفاكهة فهى تحتوى على الكثير من الفيتامينات والمعادن ونسب أقل من الكربوهيدرات بالمقارنة بالفاكهة، وعن عدد مقاديرها اليومية من 3-5 مقداراً والخضراوات ذات الورق الأخضر والأصفر الداكن مثل السبانخ والبروكلى والخس والجزر والفلفل من أحسن الخيارات وينبغى أن تكون طازجة أو مجمدة بدون إضافات من الملح والدهون.
- مجموعة النشويات تحتوى على الخبز والحبوب والمكرونة والخضراوات التى تحتوى على نشويات مثل البطاطس والبسلة والذرة أما الفاصوليا فهى غنية فى أليافها. يوصى بتناول 6-8 مقادير من النشويات يومياً.
طريقة القياس الغذائى لمرضى السكر (طريقة البدائل الغذائية):
- طريقة القياس الغذائى لمرضى السكر يمكن أن نسميه مجازاً طريقة المقايضة أو المبادلة بكم محدد من الأطعمة فى المجموعات الغذائية المعروفة لنا:
- النشويات.
- الفاكهة.
- الألبان.
- الكربوهيدرات أخرى (مثل: الكيك - الفطائر - البودنج).
- الخضراوات.
- اللحوم.
- اللحم الخالى من الدسكم أو بدائل اللحوم.
- الدهون.
وكل مقايضة داخل المجموعة الواحدة تحتوى على نفس الكم من الكربوهيدرات والبروتينات والدهون والسعرات الحرارية.
مثال: الأطعمة التالية فى مجموعة النشويات تحتوى على حوالى 15 جرام من الكربوهيدرات، 3 جرام من البروتينات، قليل من الدهون، 80 سعراً حرارياً:
1/4 كوب من الفاصوليا المخبوزة.
1 ثمرة بطاطس صغيرة مخبوزة (85.05 جرام).
قطعتان كيك (قطر 10 سم)
ويحدد المريض باستخدامه طريقة القياس أو المبادلة عدد النقاط التى يحتاجها من كل مجموعة غذائية، ففى وجبة الغذاء يكون عدد النقاط (2) نشويات - (2) لحوم - (1) دهون - (2) خضراوات، (1) فاكهة حيث يرجع المريض إلى قائمة المبادلة ليختار الأطعمة ويحدد وجباته الغذائية. وهذه القائمة مرنة لأنها تتيح أنواع من الأطعمة كثيرة لكن الأطعمة العرقية لا تدخل ضمنها.
حساب الكربوهيدرات:
الكربوهيدرات من أسرع المواد تأثيرأ على سكر الدم وترفع من معدلاته أكثر من اللحوم والدهون، لكنها من أفضل الخيارات الصحية الغذائية. وعن المواد الغذائية التى تحتوى على كربوهيدرات: النشويات - الخضراوات(بعضاً منها) - الفاكهة - منتجات الألبان - أما الدهون فتحتوى على القليل منها. وعن حساب الكربوهيدرات فهو شىء هام "للتغذية العلاجية" لمرضى السكر وذلك للمحافظة على على معدلات الجلوكوز بالدم، ولمساعدة المريض لتفهم مدى تأثير خياراته الغذائية على معدلات الجلوكوز بالدم عليك بسؤاله بالمداومة على على تسجيل ما تأكله وقياس الجلوكوز قبل كل وجبة وبعد 90 دقيقة من تناول الطعام. على أن تحسب عدد جرامات الكربوهيدرات بعد كل وجبة يتم تناولها.
وبمجرد أن يفهم المريض خطط وجباته الغذائية ومتوسط قيمة الكربوهيدرات من كل مجموعة غذائية، فقائمة قياس الأطعمة يمكن أن تفيده بالمعلومات الإضافية عن معدلات أو كميات (جرامات) المواد الكربوهيدراتية والدهون للمقدار الواحد للأطعمة المختلفة. وينبغى أن تكون عدد الجرامات للمواد الكربوهيدراتية وتوقيت تناولها بشكل منتظم يساهم فى تنظيم معدلات الجلوكوز، والأدوات التى تقاس بها كميات الأطعمة(ملعقة صغيرة، ملعقة كبيرة، كوب) هامة للغاية. ومن الهام أيضاً تناول الأطعمة فى نفس الميعاد يومياً وأن يتم حساب عدد جرامات الكربوهيدرات لكل وجبة أفضل من حسابها فى نهاية اليوم ككل.
حالات خاصة ومرض السكر:
1- الأطفال والمراهقون:
متطلبات مرضى السكر من الأطفال والمراهقين مشابه تماماً لمتطلبات الأصحاء من نفس الفئة العمرية، تُحدد احتياجاتهم من الطاقة مع الوضع فى الاعتبار شهية الطفل وإذا كان نمو الطفل طبيعياً فاحتياجاته من الطاقة يتم تقييمها بواسطة معرفة التاريخ الغذائى له من النظام اليومى للوجبات. وكما أن معدلات النمو التى يعرفها كل طبيب أطفال يتم استخدامها عند تشخيص مرض السكر من أجل تسجيل طول الطفل ووزنه لذا فإن ما يتم تناوله من الطاقة يقيم من خلال معرفة الزيادة فى الوزن والنمو بشكل منتظم.
والحد من الأطعمة أو أن الطفل لا يكون له شهية ليس شيئاً محموداً. وينبغى أن يكون النظام الغذائى فردياً ويعتمد على معدلات الجلوكوز فى الدم والبلازما ومتطلبات كل طفل للنمو. وتوصيات الغذاء لمرضى ومراهقى النوع الثانى من الجلوكوز تركز على:
- ضبط معدلات الجلوكوز فى الدم لتكون طبيعية.
- اتباع أسلوب الحياة الصحى.
- معرفة مخاطر التعرض لأمراض الأوعية الدموي مثل ضغط الدم المرتفع.
- تجنب الزيادة فى الوزن.
- المحافظة على النمو الطبيعى.
- دور الأسرة فى مراعاة تعديل سلوك الأبناء لتشجيع عادات الطعام الصحية وممارسة النشاط الرياضى بانتظام.
- وضع خطة فردية غذائية لكل طفل وتكثيف علاج الأنسولين يعطى مرونة لكل طفل ومراهق لكى يتعامل مع أوقات الوجبات الغذائية غير المنتظمة، تذبذب الشهية ومعدلات الأنشطة.
2- المرأة الحامل والمرضع:
النظام الغذائى للمرأة الحامل أو المرضع المصابة بمرض السكر هو نفسه للفئتين من الأصحاء. فالمرأة الحامل لابد وأن تتناول وجبات غذائية منتظمة ووجبات خفيفة لكى تتجنب نقص معدلات السكر والذى ينتج من سحب الجلوكوز المستمر من الأم بواسطة جنينها، وقد يتم الاحتياج لوجبة خفيفة ليلاً لتجنب نقص السكر. ومتابعة سكر الدم وتسجيل الأطعمة التى يتم تناولها بشكل يومى هى من المعلومات الهامة اللازمة لجرعات الأنسولين مع تقديم خطة غذائية سليمة.
أما بالنسبة للسيدات التى تعانى من سكر الحمل، فإن معدلات الكربوهيدرات لابد وأن توزع خلال اليوم على ثلاث وجبات صغيرة أو متوسطة ومن 2-4 وجبات خفيفة، ووجبة خفيفة ليلاً قد يوصى بها لمنع(فرط الأجسام الكيتونية فى الدم - Ketosis) التى تحدث ليلاً وليس من المحبذ تناول الكربوهيدرات فى الصباح.
3- كبار السن ومرض السكر:
بشكل عام، يتم تقييم الحالة الغذائية لكبار السن من مرضى السكر إذا كان المريض يزداد وزنه أو ينقص بدون سبب بنسبة 10% من وزن الجسم (وهذه النسبة سواء للزيادة أو النقصان) فى أقل من ستة أشهر. يتم أخذ الحذر عند وصف نظام غذائى لفقد الوزن فى حالة الزيادة لكبار السن وغالباً ما يعانى المرضى من كبار السن من النحافة أكثر من السمنة، بالإضافة إلى سوء التغذية والجفاف والسبب فى ذلك الاختيارات الخاطئة من الأطعمة سواء فى نوعيتها، كميتها أو أهميتها. لكنه لا يوجد ما يدعم أنظمة غذائية متخصصة لا تحتوى على سكريات أو حلوى مركزة، ومن الموصى به أن يتناول المريض قائمة محددة بأنواع معينة على أن يتم تغيير الأدوية عند حدوث التقيد بأطعمة ما من أجل المحافظة على معدلات الجلوكوز بالدم.
مضاعفات مرض السكر وكيفية التعامل معها غذائياً:
1- ضغط الدم المرتفع:
تركز "التغذية العلاجية" عند الإصابة بارتفاع ضغط الدم على إنقاص الوزن والإقلال من تناول الأملاح فى الوجبات الغذائية بشكل أساسى، بالإضافة إلى الإقلال من الدهون ويكون ذلك فى شكل وجبات غذائية تحتوى على الفاكهة والخضراوات ومنتجات الألبان قليلة الدسم والتى تكون غنية بالبوتاسيوم والماغنسيوم والكالسيوم
2- Dyslipidemia:
أما المرضى الذين يعانون من ارتفاع فى معدلات ثلاثى جلسريد البلازما، وارتفاع أو قلة كثافة الكوليسترول يتم العلاج الغذائى لهم:
- بالسيطرة على معدلات السكر.
- إنقاص الوزن بشكل معتدل.
- الإقلال من تناول الدهون المشبعة.
- ممارسة نشاط رياضى بشكل متزايد.
- كما يوصى لهم بزيادة كربوهيدرات الدهون أحادية التشبع والتى تتواجد فى الأطعمة التالية: زيت الزيتون والمكسرات لتعويض الإقلال من الدهون المشبعة.
3- أمراض الكلى:
الإقلال البسيط من كمية البروتينات تعطى فرصة كبيرة لمرضى السكر تجنب الإصابة بأى اعتلال أو اضطرابات فى الكلى وخاصة ممن يعانون من انخفاض نسبة الزلال فى البول (ولكنه فى نفس الوقت يكون بالنسبة الطبيعية).
- مكملات الفيتامينات والمعادن:
من الهام جداً أن يتناول مريض السكر كميات ملائمة من الفيتامينات والمعادن من المصادر الطبيعية للغذاء وقد يكون هناك بعضاً منها غير مفيداً. وعلى الرغم من عدم وجود نتائج أبحاث تقر بضرورة استخدام مريض السكر لمكملات المعادن والفيتامينات إذا كان لا يعانى أى نقص فيه، ومع ذلك فإذا كان المريض يعانى من نقص فى الفيتامينات والمعادن فستكون هذه المكملات شيئاً مفيداًَ. وينبغى أن تكون مكملات الفيتامينات المتعددة على قائمة الخيارات للمرضى من كبار السن، الحوامل، المرأة المرضع، النباتيون، والمرضى المحدد لهم سعرات حرارية.
بالنسبة للسيدات الحوامل وخاصة فى الشهور الأولى من الحمل أو قبل بدايته إن أمكن لتجنب حدوث التشوهات للجنين ينبغى أن يتناولن 400 ملجم من الفولات ملجم من الأطعمة التالية: الكبد- البيض- القمح- الخضراوات الورقية- المكسرات. يوصى بتناول 1000-1500 ملجم من الكالسيوم والذى يقلل من مخاطر الإصابة بهشاشة العظام وخاصة فى السن المتقدمة، أما بالنسبة لفوائد مكملات الكالسيوم فى السن الصغيرة فهى غير معلومة حتى الآن.
على الرغم من أن نتائج بعض الدراسات أظهرت فوائد ونتائج إيجابية للفيتامينات المضادة للأكسدة للأوعية الدموية إلا أنه فى بعض الحالات الأخرى توصلت إلى نتائج سلبية، لذا يوصى الأطباء بعدم اللجوء إلى مضادات الأكسدة فى الأنظمة الغذائية لعدم التأكد من أمانها وفاعليتها على المدى الطويل.
الرياضة عامل مساعد و مهم في علاج السكري ورد ذكر النشاط الجسماني كعامل مساعد في علاج السكري في قديم الزمان. وذكر قديما وحديثا أن درجة النشاط الجسماني ذات تأثير مباشر على حاجة الإنسان للطعام؛ أي أنه يمكن زيادة تناول الطعام إذا زاد النشاط الجسماني. ولذا فإن ممارسة النشاط الجسماني بالطريقة التي تناسب تكوين الجسم البشري كما خلقه الله، والابتعاد عن حياة الخمول وعدم الحركة يساعد على منع أو تأجيل حدوث مضاعفات السكري المزمنة وما ينجم عن ذلك من إصابات ووفيات.
إن الاعتقاد بأن الحمية الغذائية وحدها كافية في معالجة داء السكري، اعتقاد خاطئ، ويمكن أن تؤدي الحمية الغذائية المتشددة إلى آثار ضارة، إذا لم تقترن بنشاط جسماني مبرمج. ولذا فإن ممارسة النشاط الجسماني المدروس هو أحد الأركان الثلاثة في معالجة السكري.
أنواع النشاط الجسماني :
يتراوح النشاط الجسماني بين تحريك العضلات أثناء الجلوس في الكرسي وبين ممارسة الرياضة البدنية العنيفة. وهناك وسائل متعددة لمن يعيشون حياة تخلو من الفعالية الجسمانية لزيادة نشاطهم الجسماني ولإعادة الثقة بقدراتهم على ممارسة هذا النشاط، مثال ذلك، القيام بمجهود عضلي أثناء العمل وعدم استخدام المصعد الكهربائي، ووضع السيارة في موقف بعيد عن موقع العمل لممارسة رياضة المشي كل يوم.
هناك نوعان من الرياضة البدنية:
النوع الأول: الرياضة الساكنة/ التي تعتمد على شد العضلات وتعتمد على قوة الجهد، لمدة محدودة وينجم عن ذلك زيادة نمو بعض عضلات الجسم، مثل رياضة رفع الأثقال.
النوع الثاني: الرياضة المستمرة التي تعتمد على سرعة حركة العضلات لاستعمال الأكسجين واستهلاك الوقود وهو الجلوكوز، مثال ذلك، رياضة الجري وهذا النوع من الرياضة يعطي الفائدة المطلوبة من التدريب المدروس على ممارسته.
.jpg)
.jpg)
فوائد الرياضة البدنية :
زيادة احتراق الجلوكوز
1) في الشخص غير المصاب:
يزداد امتصاص العضلات لجلوكوز الدم لاستعماله وقوداً لحركة الشخص غير المصاب بالسكري. وقد لوحظ أن ممارسة رياضة الجري مثلا تزيد في معدل امتصاص عضلات الرجلين لجلوكوز الدم حوالي 7 - 20 مرة فوق المعدل الأساسي. ويرافق هذه الزيادة في الامتصاص زيادة مشابهة في طرح الجلوكوز في الدم من الكبد، ولذا يبقى مستوى السكر في الدم ضمن الحدود الطبيعية.
2) في الشخص المصاب:
يلاحظ في الأشخاص المعالجين بالأنسولين كثرة حدوث نقص سكر الدم عند ممارسة الرياضة البدنية، نظراً لما تسببه الرياضة من زيادة امتصاص الأنسولين من موقع الحقن تحت الجلد، خاصة إذا كان موقع الحقن ضمن الجزء المتحرك خلال ممارسة الرياضة. ولذا يلاحظ ارتفاع مستوى الأنسولين في الدم في مثل هذه الحالة، مقابل انخفاض مستوى السكر في الدم. ولتجنب ذلك، ينصح بحقن الأنسولين في البطن أو الذراعين بدلا عن الفخذين للتخفيف من سرعة امتصاص الأنسولين الدوائي. وقد سبق القول إن الوقاية من نقص سكر الدم تتضمن تناول وجبة إضافية من السكريات قبل ممارسة الرياضة. وإذا استمر حدوث النقص تخفف جرعة الأنسولين.
وعند تدريب المصاب بالسكري على ممارسة النشاط الجسماني على المدى الطويل فإن حساسية الجسم لفعل الأنسولين تزداد، وبالتالي تقل الحاجة للجرعة اللازمة للسيطرة على معدل السكر في الدم. وعكس ذلك صحيح، إذ أن الخمول وعدم الحركة يقللان من تحمل الجلوكوز وتزيد من مقاومة الجسم لفعل الأنسولين حتى في الشخص غير المصاب بالسكري.
زيادة الكفاءة القلبية والتنفسية بتأثير الرياضة البدنية :
إن النشاط الجسماني المتوسط مثل المشي أو السباحة يمكن أن تفيد بعض الشيء، ولكنها لا تعادل تأثير التمارين الرياضية المكثفة. ولكي يعطي هذا النشاط الجسماني فائدته فإن على أولئك القادرين أن يمارسوا نشاطاً جسمانيا كبيرا كافيا لرفع سرعة نبض القلب إلى حوالي 150 في الدقيقة لمن هم دون الثلاثين من العمر أو حوالي 130 في الدقيقة لمن هم فوق الخمسين من العمر. وقد ثبت أن النشاط الجسماني المتزايد يقلل من حدوث الآفة القلبية وتوابعها.
زيادة الكتلة العضلية والطاقة الجسمانية :
إن النشاط الجسماني حتى إذا كان متوسطا يمنع ضمور العضلات الناجم عن نقص الفاعلية الفيزيائية في الحياة اليومية. ومن المعروف أن بروتينات العضلات تستهلك ثم يعاد بناؤها بمعدل يساوي 200 غم في اليوم. ويؤدي نقص الفاعلية الفيزيائية في الحياة اليومية إلى انخفاض معدل إعادة بناء بروتينات العضلات، وبالتالي يفقد تدريجيا جزءا من التكوين العضلي، إلا أن ذلك ربما لا يظهر بسبب تراكم الشحوم في نفس الوقت، ولكن الجسم يفقد قدرته على ممارسة أي نشاط جسماني فاعل مستقبلا.
الفوائد النفسية للرياضة البدنية :
كثيرا ما يلاحظ أن بعض مرضى السكري لا يرغبون أو لا يستطيعون الاستمتاع بالنشاط الجسماني. ولكنهم عندما يتقدمون في الممارسة يشعرون بالسعادة عندما يلاحظون تحسن وظائف الجسم بالرياضة. وتناقص الإحساس بالخمول والكسل الذي ينتاب غير الممارسين.
عندما يقرر المصاب بالسكري زيادة نشاطه اليومي فبجب عليه أن يفعل ذلك تدريجيا وإلا أحس بالتعب والإرهاق الناجمين عن عنف النشاط الجسماني الزائد. ويجب أيضا تقييم حالة القلب والأوعية الدموية قبل مباشرة أي برنامج للنشاط الجسماني، ويجب أيضا تقييم حالة القدمين قبل ممارسة أي نشاط جسماني لأن أي تصلب في جلد حافة القدم قد يدل على عدم اتزان القدمين، وقد يؤدي إلى مضاعفات في المستقبل.
ممارسة الرياضة البدنية في حالة عدم انضباط السكر:
إذا كان انضباط السكر سيئا خلال الراحة والسكون فإن الرياضة البدنية تزيده سوءا مع ارتفاع معدل السكر في الدم. كما تؤدي إلى تكوين الأجسام الكيتونية في الدم وظهورها في البول. ولهذا فإن الرياضة البدنية يجب أن ينظر إليها كعامل مساعد وليست بديلا للمعالجة الدقيقة بالأنسولين للمرضى المعتمدين على الأنسولين.
النشاط الجسماني والمصابين بالسكري المعتمد على الأنسولين :
يجب على المصاب بالسكري المعتمد على الأنسولين وبخاصة النحيف والنشط أن يتعلم كيف يتكيف مع مختلف أنواع النشاط الجسماني وعلاقة ذلك بوجبات الطعام وجرعة الأنسولين اليومية ويجب عليه أن يكتسب مهارة في كيف يزيد تناول الطعام ومتى ينقص جرعة الأنسولين وكيف يقبل ويعالج تفاعل الأنسولين (نقص سكر الدم) وهذا هو أكثر مصدر للقلق عند مرضى السكري المعتمد على الأنسولين. كما يجب تعلم التكيف معها دون خوف، ومعرفة الأعراض المنذرة، واتخاذ الاحتياطات اللازمة للوقاية منها وعلاجها. إن استعمال الحلويات (سكريات أحادية) في الوقت المناسب، يعتبر مهارة لازمة في الوقاية من نقص السكر المفاجئ في الدم.
وكذلك فإن من واجب المصاب بالسكري غير المعتمد عل الأنسولين الذي غاليا ما يكون بدينا أن يتعلم كيف يزيد تدريجيا من نشاطه الجسماني كوسيلة من وسائل علاج حالة السكر لديه.
الرياضة البدنية في المصابين المعالجين بالأنسولين :
من المعروف أن الرياضة البدنية نشاط جسماني غير عادي، تزيد من سرعة امتصاص الأنسولين إذا كان موقع حقنة الأنسولين ضمن الجزء المتحرك من الجسم.
ولذا وجب عدم حقن الأنسولين في الفخذين أو الذراعين عندما يزمع المصاب بالسكري القيام برياضة الجري أو كرة القدم أو السباحة مثلاً، بل يجب في مثل هذه الحالات حقن الأنسولين في البطن.
وإذا لم يتخذ هذا الإجراء الوقائي، فإن المريض معرض لنقص السكر المفاجئ في الدم أثناء الرياضة البدنية. كما يجب تناول وجبة إضافية خفيفة من السكريات والبروتينيات قبل ممارسة الرياضة، لمواجهة احتمال نقص السكر في الدم. ومن المهم أيضا أن يجهز المريض كمية من السكريات سريعة الامتصاص مثل عصير الفاكهة أو قطعتين من الحلوى أو السكر العادي لاستعمالها عند الإحساس بإنذار نقص سكر الدم المفاجئ أثناء الرياضة.
نصائح للعناية بقدم مريض السكر
أن يحمل الاحتفال باليوم العالمي للسكري شعار (السكري والعناية بالقدم.. اهتم بقدميك تمنع بترهما)، يعكس حجم المعاناة والخطورة التي تواجه مرض السكر إذا أساءوا العناية بأقدامهم، والتركيز التركيز على مشكلة مضاعفات القدم السكري ليكون شعار هذا العام، فنظراً لكون تلك المضاعفات هي الأكبر من الناحية البشرية والاقتصادية، وبهدف زيادة الوعي لدى القارئ وإيصال رسالة مهمة له مفادها أنه من الممكن تفادي بتر الأطراف المرتبط بمضاعفات السكري في الكثير من الحالات، وكذلك من الممكن خفض بتر الأعضاء بنسبة تصل إلى 85% من خلال الوقاية من السكري وعلاج المرضى وتقديم التثقيف المناسب لهم وللمختصين في الرعاية الصحية وعناية المريض نفسه.
والمقصود "بالقدم السكري" هو ظهور بعض الأعراض أو العلامات (شاملة الآلام أو الجروح أو القروح أو الغرغرينا) في قدم الشخص المصاب بالسكري نتيجة اعتلالات الأعصاب أو قصور الدورة الدموية في القدم أو بسبب الإلتهابات الجرثومية التي تصيب القدم.
.jpg)
1. افحص قدميك يوميا لتكتشف الجروح أو الجلد الجاف أو الخدوش استخدم مرآه لفحص أسفل القدم وبين الأصابع
2. غسل القدمين بصورة يومية مع التجفيف الجيد لها خاصة بين الأصابع وتفادي الماء الساخن جدا أو الشديد البرودة.
3. إذا شعرت ببرودة قدميك ليلا يمكن ارتداء الجوارب و لا تستخدم البطانية الكهربائية لذلك أو قربه الماء الساخن.
4. لا تمشي على الأسطح الساخنة مثل الرمال في الصيف.
5. لا تمشي حافي القدمين مطلقا.
6. لا تستخدم مواد كيميائية لإزالة الجلد الجاف (الكالو).
7. لا تستخدم الشريط اللاصق مطلقا .
8. فتش حذائك يوميا عن الأجسام الغريبة أو الحادة.
9. في حالة ضعف النظر استعن بأحد أفراد عائلتك في فحص قدميك.
10. لا تضع أقدامك في الماء لفترات طويلة. (النقع).
11. لأصحاب البشرة الجافة استخدم الدهانات المرطبة للجلد ولكن تجنب الدهان بين الأصابع وذلك بعد غسلها وتجفيفها.
12. لا ترتدي جوارب ضيقة أو ضاغطة على الإطلاق ويتم تغييرها يوميا.
13. عند شرائك الأحذية تأكد من ملاءمتها لقدميك وأن تكون مريحة وأن تكون مصنوعة من الجلد الطبيعي ودائما اشتري حذائك في فترة بعد الظهر حيث يكون حجم قدميك أكبر من فترة الصباح, يمكن ارتداء الأحذية الرياضية بعد استشارة الطبيب.
14. لا ترتدي الحذاء بدون جوارب إطلاقا.
15. لا ترتدي الصندل الذي به جزء يدخل بين الأصابع.
16. في الشتاء يفضل ارتداء جوارب مصنوعة من الصوف.
17. قلم أظافر قدميك على شكل خط مستقيم.
18. لا تزيل المناطق الجافة من جلد القدمين إلا بعد استشارة الطبيب أو الصيدلي.
19. لا تجلس وساقيك متقاطعتين لأن ذلك يسبب ضغط على أعصاب الساقين.
20. عند زيارة الطبيب أطلب منه أن يفحص قدميك وأخبره بأي تغير يكون قد طرأ على قدميك من قروح أو جروح أو تشققات و إزالة مسمار القدم إن وجد.
22. توقف عن التدخين فوراً.
ملاحظة هامة :العناية بالقدم تمنع حدوث البتر(القطع) لا قّّدّر الله
إعتلال الشبكية السكري
Diabetic Retinopathy إن إرتفاع نسبة السكر في الدم له تأثير ضار على الشعيرات الدموية الموجودة في كافة أعضاء الجسم خاصة شبكية العين.
و يزداد معدل الإصابة بمرض الشبكية السكري مع طول فترة المرض إذ يبلغ معدل الإصابة تقريباً 80% بعد مرور 15 عاماً من الإصابة بمرض السكر.
و تؤدي الإصابة بمرض الشبكية السكري إلى فقدان البصر في حوالي 35% من المصابين خلال 5 سنوات من إعتلال الشبكية خاصة مع عدم الإهتمام بتنظيم مستوى السكر في الدم
مراحل إعتلال الشبكية السكري.....
" إنسداد الشعيرات الدموية مؤدياً إلى نقص التغذية الدموية و الأوكسجين اللذان يصلان إلى الشبكية.
" تورم الشبكية و ظهور تجمعات دموية و زلالية.
" تكاثر شعيرات دموية جديدة ضعيفة الجدار سهلة النزف.
" تكرار حدوث النزف داخل الشبكية و الجسم الزجاجي للعين.
" تليف الشبكية و الجسم الزجاجي.
" إنفصال الشبكية.
أعراض إعتلال الشبكية السكري.....
و هي عادة تظهر في المراحل المتأخرة من الإصابة حيث أن الغالبية العظمى من المصابين ليست لديهم أعراض في المراحل الأولى من المرض.
" ضعف النظر (المفاجئ أو التدريجي).
" ظهور (مشاهدة) أجسام متحركة في مجال البصر.
" مشاهدة وميض مفاجئ.
" ظهور عتمة في مجال البصر.
" ألم بداخل العين.
عوامل تزيد من شدة إعتلال الشبكية السكري .....
" إرتفاع ضغط الدم.
" التدخين.
" إرتفاع الدهون في الجسم.
" الحمل.
يجب مراجعة طبيب العيون عند بداية تشخيص مرض السكري و بشكل دوري حتى و إن لم يكن هناك أعراض و ذلك لتجنب إصابة الشبكية و فقدان البصر.
علاج إعتلال الشبكية السكري .....
و يهدف إلى وقف التطور في الإصابة و المحافظة على ما تبقى من الإبصار لذلك كانت أهمية دور العناية بمستوى السكر في الدم لتجنب الإصابة و التطور في إعتلال الشبكية.
1- العلاج بالليزر و فوائده...
و يهدف إلى...
" السيطرة على زيادة الشعيرات الدموية غير الطبيعية.
" إزالة الترشيح و التورم في الشبكية و خصوصاً في مركز الإبصار.
2- العلاج بالتبريد...
و يستخدم بدلاً من الليزر في حال تعذر إستخدام الليزر و يؤدي إلى نفس أهداف الليزر.
3- العلاج الجراحي...
لإزالة النزيف المزمن في الجسم الزجاجي للعين و إنفصال الشبكية.
عزيزي مريض السكر ....
الوقاية من الإصابة بإعتلال الشبكية السكري هي المحافظة على نسبة طبيعية للسكر في الدم.... خير من العلاج و إن كان بالوسائل الحديثة.
إعتلال الشرايين المُحيطية السكري
Peripheral Arterial Disease إعتلال الشرايين المُحيطية (الطرفية) Peripheral Arterial Disease "PDA" من الأمراض الغير مُقدرة حق قدرها عند مرضى السكري. و الشرايين المُحيطية هي الشرايين (أوعية دموية) التي تقع في الذراعين و الرجلين و تحمل الدم من القلب لهما. إعتلال الشرايين المُحيطية في مرضى السكري يختلف عن إعتلالها في غير مرضى السكري من حيث آلية المرض , الأعراض التي يشتكي منها المريض أو الملامح السريرية .و طريقة العلاج كذلك.
في مرضى السكري عادة يُصيب مرض الشرايين المُحيطية الشريان الظنبوبي Tibial Artery تحت الركبة.
.gif)
يُصيب الإعتلال 20% من مرضى السكري بعد سن الأربعين و 29% بعد سن الخمسين .
مرضى السكري الذين يكون لديهم إعتلال الشرايين الطرفية , غالباً ما يكونون مُصابين بإعتلال الأعصاب الطرفية السكري Diabetic Peripheral Neuropathy , و الذي بدوره يؤدي إلى نقص الإحساس و الخدران في الأطراف مما يجعل أعراض نقص التروية الدموية Peripheral Ischaemia للأطراف غير واضحة أو شبه خفية (نتيجة إعتلال الأعصاب الطرفية) حتى تصل إلى مراحل مُتقدمة من المرض مؤدية إلى موت الأنسجة (الغرغرينا) Gangrene أو ألم الساق أثناء الراحة (عدم الحركة)
Rest Pain. عادة نقص التروية للرجل يؤدي إلى حدوث ألم في الساق أثناء المشي مما يجبر المُصاب على التوقف , و هذا يُسمى التعرج المُتقطع Intermittent Claudication و لكن عند مرضى السكري يمكن أن يكون العرض على شكل تعب و إرهاق.
و هنا تكمن أهمية تشخيص الحالة مُبكراً حتى لا يُصاب مريض السكري بالغرغرينا التي تؤدي إلى بتر أحد الأطراف أو الموت و عمل الإستقصاءات الضرورية للتشخيص و التي لا تعتمد على الفحص السريري فقط و إنما على مؤشر أو منسب ضغط الدم الإنقباضي عند الكاحل إلى ضغط الدم الإنقباضي
عند العضد Ankle Brachial Index ABI , و يحسب هذا المنسب عن طريق قياس ضغط الدم الإنقباضي Systolic Blood Pressure SBP و هو ضغط الدم أثناء تقلص (إنقباض) عضلة القلب عند الكاحل في القدم و العضد في الذراع , ثم تقسيم القراءة في القدم على القراءة في العضد.
ضغط الدم الإنقباضي في القدم SBP Ankle\ ضغط الدم الإنقباضي في العضد SBP Arm
و الطبيعي يكون المنسب ما بين 0,91 - 1,30 , و المنسب الذي أقل من 0,91 يعني بأن المريض مُصاب بإعتلال الشرايين المُحيطية و يجب التدخل بالعلاج.
العلاج يتم في حال عدم وجود الغرغرينا ب Cilostazol الاسم التجاري Pletal و الذي يزيد من التروية الدموية للأطراف , و في حال عدم الإستجابة يجب التدخل جراحياً لإعادة التروية الدموية بعمل مجاز يوصل الدم بتخطي الجزء المريض من الشريان كما الحال في عمليات الشرايين التاجية القلبية باستخدام الوريد الصافن Saphenous Vein في الرجل.
.jpg)
كذلك يجب أن يأخذ المريض عقار مُضاد للصفائح Anti-Platelets مثل الأسبرين أو كلوبدوغريل Clopidogrel الاسم التجاري Plavex و الذي يُعطي نتائج أفضل من الأسبرين.
و يجب مع علاج إعتلال الشرايين المُحيطية , علاج إرتفاع ضغط الدم و الدهون في الدم بقوة و حزم و صرامة لأنها من الأمور التي تُسيطر على الإعتلال أكثر من سيطرة مستوى السكر في الدم. أي إرتفاع ضغط الدم و الدهون (الكوليسترول و الدهون الثلاثية) من أهم أسباب إعتلال الشرايين عموماً في الجسم و تُسبب علاوة على التعرج المُتقطع و نقص تروية الأطراف , الجلطة القلبية و نقص التروية الدموية القلبية و السكتة الدماغية Stroke. و كذلك يجب التوقف عن التدخين و اتباع نظام رياضي يحدده الأخصائي لتحسين التروية الدموية للأطراف.
لهذا يجب على مرضى السكري أن يفحصوا الدورة الدموية المُحيطية (مع عدم وجود أي عرض) بعد سن الأربعين و الخمسين ب ABI و إذا كان طبيعياً يُعاد الفحص كل 5 سنوات (كذلك مع عدم وجود أي عرض).
مرضى السكري في شهر رمضان الكريم
مرض السكري من الامراض المزمنة ,التي يمكن السيطرة عليه بالعلاج والحمية.
يمكن تحمل صيام شهر رمضان المبارك عند أغلب مرضى السكري بدون حدوث تغيرات مهمة في ضبط السكر.
لا يحدث في معظم المرضى المُتابعين طبياً والمُلتزمين بالعلاج إختلاطات (مُضاعفات) حادة سواءً نقص السكر في الدم Hypoglycaemia والغيبوبة Hypoglycaemic Coma أو زيادة السكر في الدم Hyperglycaemia أو الحماض الكيتوني السكري Diabetic Ketoacidosis
يعتمد تدبير مرضى السكري في شهر رمضان الكريم على ثلاثة عوامل نجملها في ما يُسمى المثلث الرمضاني وهي :
" تعديل جرعات الأدوية والأنسولين.
" (ضبط الحمية )الإنتباه إلى كمية الطعام في الوجبات وإنتظامها.
" تقليل الجهد الفيزيائي (البدني) Physical Activity أثناء النهار و خاصة فترة ما بعد الظهر.
و نحن كأطباء نهتم بمرضى السكري,و يجب أن نُجيب على أسئلةالمريض التالية :
1.هل نسمح لمريض السكري بالصيام ان رغب في ذلك؟
2.هل يمكن أن يصوم بأمان؟
3.كيف يمكن أن نساعده إذا صام؟
4.هل يمكن مراقبة سكره في البيت؟
5.هل يحقق المريض اي فائدة طبية من الصيام؟
6.هل يسبب له الصيام أي أذى أو ضرر؟
بشكل عام يُسمح بالصيام ونشجع على الصيام في كل الحالات التالية :
" المرضى الذين لا يوجد لديهم أسباب موجبة لللإفطار ( ستُذكر لاحقا ).
" المرضى المُلتزمين بالعلاج والحمية والتعليمات الطبية.
" المرضى السكريين الزائدي الوزن (عدا الحوامل والمرضعات).
" المرضى ذوي السكر المستقر.
مرضى السكري نمط 1 (النوع الأول) Type 1 Diabetes بشكل عام يجب أن لا يصوموا!!!
إذا أصر المريض على الصيام (يصوم مع مخاطرة) في الحالات التالية (مضادات استطباب نسبية) :
" سكري نمط أول منضبط (مستوى السكر في الدم مضبوط).
" لا يوجد حماض كيتوني.
" لا يوجد نقص سكر حديث.
" لا يأخذ أكثر من حقنتين أنسولين في اليوم.
ولكن هناك حالات لا نسمح فيها بالصيام مطلقاً للخطر الشديد على حياة المريض (مضادات إستطباب مطلقة)
" سكري متأرجح (ستوى السكر في الدم غير مضبوط).
" المرضى المعالجون بمضخة الأنسولين.
" حدوث حماض كيتوني سكري أو نقص سكر شديد خلال ال 3 شهور الماضية.
" المرضى الذين يعيشون لوحدهم.
" مرضى الإختلاطات (مُضاعفات مرض السكري) المُتقدمة الوعائية الدقيقة أو الكبيرة (مُضاعفات الأوعية الدموية "الشرايين"),إختلاطات عينية ,كلوية,أو قلبية.
" الأطفال.
السكري النمط الثاني Type 2 Diabetes المرضى الذين لديهم واحد او أكثر مما يلي يجب أن لا يصوموا!!!
1.
2. حالات لها علاقة بالسكري
o إعتلال كلية مع مستوى كرياتينين في الدم أكثر من 1.5 مغ /دل (150 ممول / ليتر).
o إعتلال شبكية شديد. موضوع إعتلال الشبكية السكري
o إعتلال أعصاب ذاتية (الجهاز العصبي المُستقل)- من أعراضه هبوط ضغط إنتصابي (خاصة عند الوقوف من حال الجلوس).
o حالة عدم إدراك نقص مستوى السكر في الدم.
o إختلاطات مهمة وعائية كبيرة إكليلية (شرايين القلب) أو دماغية.
o وجود حماض كيتوني.
o سكري غير منضبط يكون مُعدل الغلوكوز في الدم أكثر من 300 مغ(16.5 ممول ).
o إعتماد المريض على حقن أنسولين مُتعددة في اليوم للعلاج.
o حدوث نقص سكر مرة او مرتين خلال شهر رمضان السابق.
o المرضى المعروف عنهم عدم إلتزامهم بالعلاج والحمية.
3. حالات فيزيولوجية
o الحمل.
o الإرضاع.
4. وجود أمراض مُرافقة
o قرحة معدية. موضوع قرح المعدة و ألأثنى عشر
o تدرن رئوي فعال أو إلتهاب غير مُسيطر عليه.
o ربو شديد. موضوع الربو
o شخص مُعرض لحصيات كلوية مع تكرر إلتهاب المسالك بولية. موضوع حصيات المسالك البولية
o سرطان.
o أمراض قلبية وعائية مثل ذبحة صدرية غير مستقرة أو إرتفاع ضغط دم غير مُسيطر عليه. موضوع الذبحة الصدرية موضوع إرتفاع ضغط الدم
o حالات نفسية شديدة.
o إضطراب وظيفية كبدية:إنزيمات الكبد أكثر من ضعفي الطبيعي.
o المرضى المُعمرين بأي درجة من تغيم الوعي.
التوصيات في شهر رمضان
- بالنسبة لتغيير نمط الحياة وإتخاذ إجراءات خاصة لمنع حدوث نقص سكر الدم
-" تأخير السحور حتى قرب وقت الإمساك. تغيير نمط وتركيب الوجبات وعدم حذف أي وجبة من السحور أو الفطور.
" إنقاص التمارين الرياضية خلال النهار ويجب إجراء التمارين الرياضية بعد الإفطار بساعة , مع التشجيع على التمارين المُناسبة.
" عدم تناول المزيد من المُرطبات والطعام بعد الإفطارلأن التناول الزائد يؤدي إلى زيادة السكر والوزن.
" منع تناول الأغذية الغنية بالسعرات الحرارية ( الدسمة ) والأكلات المُحضرة في رمضان من الحلويات ( بسبوسة , كنافة,.....الخ ).
-. بالنسبة للعلاجات
" الفهم والإلتزام بالعلاج ضروري.
" تعديل جرعات الأدوية وتوقيتها في
" 1- المرضى الذين يأخذون الحبوب مرة واحدة : تؤخذ مرة واحدة عند الإفطار تماماً.
2- المرضى الذين يأخذون جرعات مُقسمة مُتعددة تؤخذ الجُرعة الأكبر قبل الإفطار والأصغر قبل السحور (ويُقترح أخذ نصف الجُرعة المأخوذة قبل شهر رمضان في وقت السحور لتجنب نقص السكر).
3- بالنسبة للجُرعات الصباحية وأي جرعات أخرى في منتصف النهار تؤخذ وقت الإفطار تماماُ.
مرضى السكري النمط الثاني الذين يُعالجون بالأنسولين:
1- يُستعمل الأنسولين المتوسط عند وقت الافطار (نفس جُرعة الصباح).
2- ويأخذ إبرة أنسولين سريع فقط 0.1 وحدة /كغ قبل السحور.
دور المريض والتدبير المنزلي
o مُراقبة السكر في المنزل خلال شهر رمضان
o يجب مُراقبة السكر أثناء الصيام لمعرفة حالات نقص السكر في الأوقات التالية :
1- قبل السحور بساعتين.
2- ساعة قبل الافطار.
3- إذا كان سكر الدم مُنخفضاً,يجب إيقاف الصيام
o يجب مُراقبة السكر أثناء الصيام لإلتقاط حالات فرط السكر في الأوقات التالية:
1- ساعة إلى ساعتين بعد الافطار.
2- إذا كان مستوى السكر في الدم أكثر من 250 مليغرام / 100 مليليتر دم نُعاير الكيتون في البول و إذا كان ايجابياً يوقف الصيام ويجب مراجعة الطبيب.
o مُراقبة الأسيتون في البول خاصة في السكري نمط 1.
o قياس الوزن يومياً و إعلام الطبيب:
1- بنقص الوزن والذي قد يكون بسبب التجفاف او نقص المُتناول من السوائل أو كثرة التبول.
2- بزيادة الوزن بسبب الطعام الزائد.
o تسجيل المتناول من الطعام لمنع الإستهلاك الزائد أو الناقص.
o الإفطار في أي وقت يشعر المريض فيه بنقص السكر.
|